
飛田 アプノモニタなど簡便な検査が出てきました。全部 PSG をやるべきという考えもあると思いますが,そのへんについてお聞かせください。
高崎 睡眠障害の程度を把握するにはアテンドをした PSG をやらなければいけないと思っています。 SASの可能性がある患者には PSG をする。しかし経過を追わねばならないので,患者の状態が変わる度に PSG かというと,高い検査ですから納得が得られない場合も少なくないと思います。 そういう場合にはスクリーニング検査もよいのではないかと思います。
もう一つ,この 4 月からパルスオキシメータが SAS のスクリーニングとして認められました。 今までは SAS 疑いでパルスオキシメータを貸しても点数になりませんでしたが,今度からはとれるようになりました。 われわれの施設では,簡易モニタもしくはパルスオキシメータで患者の状態を把握するため,ある程度スクリーニングするようにしています。
佐藤 簡易検査装置の有効性と限界を認識して使う必要があると思います。パルスオキシメータなどの簡易診断装置の多くは, 特異度はとても高いけれど,感度は意外と低いので,簡易診断装置では SAS を見逃されて正常と判定される可能性があるということです。 ですから,簡易診断装置で正常と判定されても眠気などの症状が強い人には積極的に PSG をすべきだと考えています。 簡易測定装置は全例に PSG 検査ができないマスなどを対象としたときには,とても有用だと思います。 私の同僚である筑波大学の谷川武先生は,20〜65 歳のトラック運転手 1,552 人全員にパルスオキシメータを用いた疫学調査を行い, 388 人(4 人に 1 人)は ODI(酸素飽和度低下指数;oxygen desaturation index)が 5 以上であったと報告しています(図 1)。
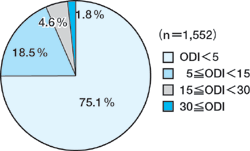
この結果は,米国男性の 24%は SDB(睡眠呼吸障害;sleep-disordered breathing)であるという, Youngらの報告と同じくらいの頻度で日本人男性にも SDB が存在することを示しています。 ODI≧15 で治療が必要だと考えられる運転手さんは 99 人(6.4%)に達します。これらの方は病院受診を勧められているはずですが, このパルスオキシメータによる検査が行われるまでは,未治療でトラックの運転をしていたことになります。簡易診断装置の有用性がここにあります。
ただし,睡眠障害には SDB 以外の病態がオーバーラップしている場合もあるので,最終的には PSG 検査をすべきだと思います。
飛田 疫学調査に簡易モニター装置を使用するのは限界はあるけれども,拾い上げるという意味では有効だと思いますが。
佐藤 簡易診断装置は,特異度が高い検査ですが,SDB を見逃される症例が少なくないこと,SDB 以外の睡眠障害は簡易診断装置では診断できないということを,認識して使っていただきたい。
名嘉村 呼吸器の医者が SAS 以外の診断をどのようにするか。糖尿病の診断は血糖や A1c で診断できますが,1 回は GTT などをします。治療が始まってからで意味があるかどうかの問題はともかく,治療が必要な人は経過が長いので, やはり一度はフルモニタが必要だと考えています。
高崎 トラック運転手などで SAS の診断を下すと職業を継続できなくなるような状況が,まだ日本にはあるような気がします。いま JR の先生とも一緒に SAS 診療をやっていますが,いったん,SAS と診断が下されれば運転業務から外されてしまう。 診断されたら困るので,それが誤解を生んでしまうのではないでしょうか。治療したら問題がなくなるということも正しく伝えないとまずいと考えます。
佐藤 経営者や管理者の問題ですね。これは 3 年前の話です。JR 新潟で,疑わしい者は名乗り出ろ,という指示が出ました。 名乗り出た者にはパルスオキシメータをするというのですが,SAS が見つかると運転業務から外れて給料が下がるので,だれも名乗り出ない。 検査を受ける者がいないので,立場上仕方なくパルスオキシメータ検査を受けたら,引っかかってしまった組合の幹部の方の話です。 この方は,CPAP 治療を開始して体調が良くなったので,検査を受けたことを喜んでいます。 簡易検査をするのであれば,全員を対象に検査すべきだと考えています。検査の対象を全員に広めたのが全日本トラック協会です。
高崎 全員に検査をされていますか?
佐藤 全日本トラック協会では,検査に補助金を出して,運転手全員に検査を受けることを勧めていますので, 検査をすることを決めた会社では全運転手が簡易検査を受けているはずです。 検査を受けて SDB と判断されれば,早期に精密検査を受けて治療を導入し,運転業務から外すような差別は行わないように協会は指導しています。 そういう意味では,トラック協会は日本の交通業界で最も進んでいると思います。
名嘉村 アメリカでも保険に入るとき,それを理由に断られたりすることがあります。 ちゃんと治療している証明があればいいというようにしなければ,啓蒙しても効果が上がりません。
佐藤 交通関係の人達に対しては,SAS の診断から治療,さらにはそのコンプライアンス確認までできるシステムが必要だと思います。
飛田 慢性心不全でチェーン・ストークスタイプの呼吸を合併している場合,わが国でも保険で酸素療法が認められるようになりました。 私は CPAP 療法も有効でないかと思っていたのですが,その矢先に有効でなかったというトロントグループの報告がありました。 高崎先生はトロントに留学されており,その辺の事情に詳しいと思いますので New England Journal 誌に掲載された論文を紹介していただけますか?
高崎 大多数がカナダで,残りの一つがドイツの 9 施設で行われました。無作為で CPAP 治療群と無治療群での比較対照試験ですが,昨年(2005)の春に中止になったとのうわさがまずは広まりました。 その後に中止になったことが判明しました。 おもな理由は,両群内の予後に統計学的有意差が出なかったとのことでした。チェーン・ストークスに CPAP が有効との確信をもって導入する場合と,半信半疑で CPAP を行う場合では CPAP のコンプライアンスがかなり違うと思います。 われわれの施設でも,効くと確信しながら CPAP 治療の説明を行っても患者が嫌と言う場合が圧倒的に多い。 そういう治療の有効性を調査するのに無作為試験が合わなかったのではないかと考えています。今となっては彼らもそう考えているのではないかと思います。
飛田 睡眠呼吸障害を伴った慢性心不全例に CPAP 療法が明らかに有効であるという事例も報告されていますので,まだ捨てがたい治療手段ではないかと思います。
飛田 最近,予後に関する報告がいろいろ出ています。 若年者の SAS の予後は 30〜40 歳代より悪いという成績があります。若いうちからの早期診断,早期治療が予後の改善につながることも示唆しています。
また SAS と突然死との関係で,深夜から早朝にかけて心血管が原因で突然死が多いという報告もあります。 SAS は突然死の原因になりうると頭の中では考えても本当かなと疑問をもっている方もおられるので,そのへんについて先生方からお伺いしたいと思います。 私は 1997 年 12 月に BMI 30,肥満症で拡張型心筋症が疑われた 38 歳の閉塞型 SAS の男性が,DOA の状態で,深夜大学病院に運ばれてきたという経験があります。 以前,検査入院時に SAS 数が 40〜50 認められ,心疾患合併,日中過眠などがあったため,nasal CPAP を行い,要注意患者として外来でフォローアップしておりました。 暮れも押し詰まって連日夜遅くまで仕事をしたようです。勤務先で仮眠しているとき,急に具合が悪くなって自分で救急車を呼んだのですが,搬送途中で亡くなってしまいました。 仮眠中に CPAP をしていなかったようです。心室細動などが起こって最悪の事態になったのではないかと推察されます。
名嘉村 肥満,低換気症候群が大きな要素で,それと AHI が 100 超,夜間 desaturation が非常に大きいタイプでは突然死がある。 われわれも数例経験しています。 循環器の先生方に拡張型心筋症と診断されているなかで,実際は肥満,低換気症候群がかなり含まれている可能性があります。 CPAPが奏効すると心臓は小さくなり,10 年ぐらい生きている人はたくさんいます。 そういう意味で,肥満,低換気,夜間低酸素が強いタイプで AHI が 100 以上あったら,直接患者に突然死の可能性を指摘します。 実際,警告したにもかかわらず治療を受けずに突然死した人も経験しています。
高崎 私の同僚だった者が SAS を専門に開業していますが,診断をした日に亡くなった例が 2 例あるという話を聞きました。私自身は 3500〜4000 名くらいに PSG を行ってきましたが,フォローしてきた患者に突然死はいません。
飛田 佐藤先生のお考えはどうですか。
佐藤 私は,予後に関するデータはもっていませんが,SAS は全身疾患,とくに循環器疾患との関連を強く考えるべきだと考えています。 昨年の10 月から循環器内科の先生と,循環器内科入院中の患者の中から,ランダムに PSG 検査を受けていただく研究を始めました。 3 月までに 48 名に検査しましたが,45 名が AHI≧5 で SDB でなかった人は 3 例だけでした。 15 例(14 例が OSAS)は AHI≧30 の重症でしたが,一般の SAS の患者さんに比べて,眠気などの SAS に関連した自覚症状は少なく, 8 例は非肥満でした。この研究は現在も進行中です。
名嘉村 私どもでは,4056 人中,死亡が 144 例です。 OSAS 4000 人(死亡率:3.38%),CSAS56 人(死亡率:16%),心臓死,突然死,脳血管障害をあわせると死因判明例の 43%となっています。 予後の調査をしますと,今のところ年齢,BMI,AHI,CPAP の有無が決定因子で,年齢も高いほど死亡率が高いという結果が出ています。 また興味あることに,BMI<25 のやせ型の方が肥満型よりも死亡率が高いという結果になっています。 ただ私どもの症例には COPD,呼吸器疾患がかなり入っていますから,COPD に SAS が合併すると死亡率が高いといえるのではないかと思います。
飛田 貴重なご報告ありがとうございました。