
小川 薬物療法においては,心房細動の再発をどう評価するかという問題があります。 再発していない場合,ワルファリンをどの時点でやめるのか,そのあたりはいかがでしょうか。
杉 私は継続していることが多いです。なぜなら,慢性心房細動の場合と PAF の場合とでは,おそらく血栓塊のでき方が違うのではないかと考えているからです。 脳梗塞で受診されたときには洞調律でも,後に心房細動になる人もいます。48 時間以上心房細動が続いた例では,除細動後の atrial stunning(心房気絶)が生じやすいといわれています。 心房気絶による血流停滞によって左房内に血栓塊ができて,その血栓が血流にのって中大脳動脈につまってしまいます。 ですから,PAF から洞調律になるような心房細動では,それが最も危険だと思っています。
持続性心房細動の場合には,経食道エコーでみれば,左心耳血流が低下し,もやもやエコーもみえる。 その中に血栓塊があれば用心すべきですが,経食道エコーで血栓塊がまったくなくても,洞調律に戻ったときに脳梗塞を起こす人がいます。それは stunning が問題かと思っています。ですから,ワルファリンを即座に中止するのは少し考えもので,比較的長い間使っています。
小川 ワルファリンは,開始時に比べ,中止時の基準はまだすっきりしません。判断には,経食道エコーが有用なのですね。
高橋 ワルファリンの中止時期を決定するために半年~1 年,様子をみていると, 洞調律が維持されていても左心耳血流が落ちたままで変化のない人がまれにいます。 洞調律の人でも,このような場合,心原性脳梗塞を発症する可能性があると思います。そういう患者さんには,ワルファリンの使用を継続しなければなりません。
たとえば,肥大型心筋症(HCM)の患者さんなどでは,拡張相になってきた患者さんには特にそういう人が多いです。 洞調律になってワルファリンを中止すると,このような症例は,おそらく脳梗塞になるリスクが残存するのではないかと予想できます。 最近そのようなデータをまとめています。
小川 心房細動の持続期間が長い患者ほど,そういうことがありうるということですね。
高橋 可能性は高いと思います。リモデリングが改善するのに時間がかかるのではないかと思います。 また,HCM などの基礎疾患のある患者さんでは注意が必要です。
矢坂 左心耳の大きさなどと関係しませんか。
高橋 大きさというよりは,機能です。左室機能は全然問題はないのに,左心耳の動きだけが悪いという人は確かにいます。
小川 図4 のような肥大心,不全心,虚血心については, アプリンジン以外のⅠ群薬の適応がなくなりました。理由はどういったことでしょうか。
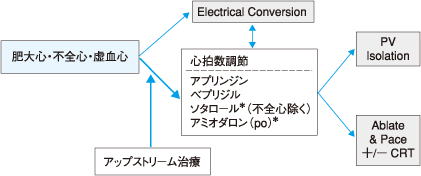
杉 Na チャネル遮断薬で心房細動に適応のある薬剤は,心機能抑制がかなりあります。 一方,K チャネル遮断薬であれば,心機能抑制が少ないという利点があるので,基礎疾患があって心機能が悪い例には使いやすいです。それで,アミオダロンなどがあげられています。
小川 こういうケースは,アブレーションの適応になりますが,孤立性と比べると,アブレーションの有効率は落ちるのでしょうか。
高橋 肥大心や心不全,虚血心をもつ患者でアブレーションが難しくなる要因のひとつは,左房径が通常の孤立性に比べると大きくなっていることで,技術的に難しくなります。 さらに,肥大心,特に HCM などの患者の場合,心房も厚いためか,どうも焼きづらいです。しかし,アブレーションが可能なら,結果は非常に良好です。
小川 図4はまさにトータルマネージメントを求められる心房細動例だと思います。 このような症例ではワルファリンは絶対適応になりますし,アップストリーム治療で基質そのものを治療しなければなりません。 それでも戻らない場合には EC や抗不整脈薬を使う。心拍数調節も重要な選択肢になります。アブレーションは技術的な問題もありますが,その適応を十分に見極めなければいけません。 お話が出ませんでしたが,ablate & pace も心拍数調節の手段として有効な場合があるかと思います。
杉 抗不整脈薬治療での除細動と心拍数調節で,除細動後の抗血栓薬の使い方が最も問題になりました。 適応のない人に抗血栓薬を投与し続けるのは,あまりよいことではないかもしれません。 若い人で,特に危険もなければ抗血栓薬を使用しなくても,抗不整脈薬を使ってもよいということです。
小川 2008 年改訂版では,たとえば PAF でリスクのない人にはワルファリンを使わずに経過をみますが, 除細動をしようと判断した瞬間から,ワルファリンを使用することになっています。除細動の際には,3 週間はきちんとワルファリンを使用して,PT-INR(プロトロンビン時間-国際標準化比)値を治療域に維持したうえで実施し, EC の実施後も 4 週間続ける必要があります。その整合性がどうもとれない。そのあたりは,2008 年改訂版でも「今後の検討」と記載されています。コメントがあれば,お願いします。
高橋 除細動でワルファリンが必要になるのは,stunning の問題からです。 EC 中は問題がないが,細動が止まった瞬間から stunning が起こり,戻るのに 1 週間くらいかかります。一方,脳梗塞が起きるのはほとんどが 2~3 日後です。除細動と決めたら, 持続性である場合にはワルファリン使用は絶対に必要になります。あるいはリスクがなければ,たとえば除細動後にヘパリンを使用して, その後にワルファリンに切り替えることも,考え方のひとつです。
小川 除細動そのものによる stunning の影響は,電気的除細動でも薬理学的除細動でも同様ですね。 そういう意味で,ワルファリンを使うことになりますね。
杉 ベプリジルは stunning を予防する可能性があると,千葉大学の中谷晴昭先生たちのグループが報告しています。 また,私たちの所では,ワルファリンがきちんと効いていれば,K チャネル遮断薬で脳梗塞を起こした人はいませんでした。
Na チャネル遮断薬の場合,PT-INR 値が 1.6~1.7 でも脳梗塞を起こした人はいます。使用薬剤の種類によって,差をつけて考えてもよいかもしれません。
小川 抗血栓療法がたいへん大事で,アブレーションは遅らせずにお願いしなければいけないということが,本日の話のメインとなりました。 また,その間で薬物療法をいかに適正に実施するかというところが,2008 年改訂版の主旨だと思います。本日はありがとうございました。