
是恒 本日はお忙しいところをお集まりいただき,ありがとうございます。 この座談会では,心房細動(AF)治療のなかでもとくに重要なポイントである抗血栓療法について,専門の先生方にお話をうかがいます。
是恒 欧米のガイドラインとしては,ACC(American College of Cardiology)/AHA(American Heart Association)/ESC(European Stroke Council) AF 治療ガイドライン 2001 年版(以下 ACC/AHA/ESC ガイドライン)が広く用いられています。 まず,杉先生からその概略をご紹介ください。
杉 ACC/AHA/ESC ガイドラインには,AF の疫学から治療に関する広範囲な内容が盛り込まれています。
AF の患者では血栓塞栓症が生じやすく,器質的心疾患をもたない 60 歳以下の孤立性 AF(lone AF)患者における血栓塞栓症の発症頻度は,およそ 1.3%といわれています。 ただし心不全,冠動脈疾患,心機能低下,高血圧,糖尿病および高齢などの危険因子を伴う AF 患者では血栓塞栓症の発症頻度は上がります。 ACC/AHA/ESC ガイドラインではこのほかに,「75 歳以上の女性」や「収縮期血圧が 160 mmHg 以上」も危険因子とされました。
薬物治療としては,ACC/AHA/ESC ガイドラインでは抗血小板薬よりも抗凝固薬が有効であるというエビデンスに基づき, ワルファリンの投与が推奨されていますが,lone AF に対しては,基本的にはアスピリン 325mg の 1 日 1 回投与が推奨されています。 さらに 60 歳以下の lone AF 患者では,長期の抗凝固療法は無用であると言及しています。 一方,危険因子をもつ 60 歳以上の患者では,INR(international normalized ratio of prothrombin time)2.0〜3.0 の範囲で抗凝固薬を用いると示されました。
是恒 海外のエビデンスは揃いつつあるものの,女性が高リスクとなるという性差があるという一方で, 性別を問わずに加齢がリスクになるというなど,試験による違いをどう解釈するかが議論されています。
日本でも 2000 年に日本循環器学会によってガイドラインが作成されましたが,そのエビデンスのほとんどが海外の試験をもとにしています。
是恒 日本循環器学会のガイドラインでは,一過性脳虚血発作(TIA),脳梗塞の既往,高血圧,糖尿病,冠動脈疾患,うっ血性心不全が AF 例における脳梗塞の危険因子とされています。この危険因子について,ガイドライン作成において中心的な役割をされた矢坂先生におうかがいします。
矢坂 山口武典名誉総長(国立循環器病センター)を責任者として行われた多施設共同研究では, 非弁膜性 AF(NVAF)を有し,脳梗塞もしくは TIA の既往をもつ 80 歳未満の患者を対象に,低用量のワルファリンと常用量のワルファリンによる脳卒中の予防効果が比較されました。 高血圧合併患者はそれぞれ 54.5%,41.7%であり,糖尿病合併患者は 18%,19%,虚血性心疾患合併患者は 7%,9%でした(Stroke 2000;31:817−21)。 この試験は 2 次予防の観点から脳梗塞もしくは TIA の既往をもつ患者の予後について解析したものですが, 脳梗塞もしくは TIA の既往以外のリスクがこの程度みられるということを示しています。 脳卒中や脳梗塞で入院された患者で上記のリスクのいずれにも該当しない人はいませんでした。ですから私たちは,このリスク評価は妥当であると思っています。
是恒 北海道で約 2 万例を対象に行われた研究では,このうち約 2 千例の AF 患者の背景因子が検討されました。 この研究では,高血圧は脳梗塞発症に影響せず,脳梗塞の既往や心臓の器質的疾患のある人は高リスクであるという結果が得られています(Jpn Circ J 2000;64:653−8)。 このほか,冠動脈疾患や糖尿病では有意差が認められませんでしたが,さらなる検討が必要だと思います。
矢坂 NVAF を有する脳梗塞患者と AF で機械弁や僧帽弁狭窄症(MS)を有する脳梗塞患者の背景を比較したわれわれの研究では, 高血圧や糖尿病,もしくは大動脈弓の動脈硬化病変をもつ人は圧倒的に NVAF を有する脳梗塞例で多いのです。NVAF 例において高血圧や糖尿病が脳梗塞のリスクとなるのは, 動脈硬化を介して血液全体の凝固系が活性化し,心内血栓を栓子とする心原性脳塞栓症が生じるためだと考えています。
杉 それに関しましては,ACC/AHA/ESC ガイドラインでも述べられています。 やはり大動脈弓でプラークが形成される場合が非常に多く, 20%強の NVAF 例では血管動脈硬化性病変を伴っていることが指摘されています。
是恒 次にワルファリンの投与法に関する問題についておうかがいします。
ACC/AHA/ESC ガイドラインでは,ワルファリンは INR 2.0〜3.0 に保ちつつ投与するとされています。 クラス II b の勧告で,高齢者では 1.6〜2.5 とすることが記されていますが,エビデンスレベルはレベル C とされました。 一方,本邦のガイドラインでは 70 歳以上例で INR を 1.6〜2.6 とすることが求められていますが, この点についてはどのようなエビデンスに基づいているのか,矢坂先生,解説をお願いします。
矢坂 本邦のガイドラインでは 70 歳未満では 2.0〜3.0,70 歳以上では 1.6〜2.6 とされています。 70 歳未満については海外のデータを踏襲しており,70 歳以上については,先ほどご紹介した山口らによる多施設前向き試験を一つのエビデンスとしています。 この試験によると,INR を 1.5〜2.1 としたワルファリン低用量群と,2.2〜3.5 とした常用量群では,脳卒中再発率に有意差はありません。 年率はそれぞれ 1.1%,1.7%で,ワルファリン非投与患者の再発率はおよそ 12%ほどといわれていますので,ワルファリンは用量にかかわらず, 十分な再発抑制効果をもつことが明らかになりました。
しかし,この試験は常用量群の出血性合併症により,中止となりました。 山口らの報告と国立循環器病センター前向き研究の結果(Intern Med 2001;40:1183−8)をまとめて解析すると, INR 2.6 以上の高齢者で出血性合併症が多発する傾向があり,その年間再発率は INR 2.6 を超えると急増します。 また,NIH stroke scale によって脳梗塞の重症度を評価しますと,INR 1.6 未満になると重症例の比率が途端に増え,重症例のほとんどが 70 歳以上でした。
もう一つのエビデンスは Wakita らの報告(Angiology 2002;53:551−6)で, この試験では心原性脳塞栓症による入院患者(NVAF 以外の心臓病を含む)を対象としています。 この対象の中には,ワルファリンを投与されているにも関わらず,心原性脳塞栓症を起こした例が少なくありません。 このような例では,INR 1.6 以下となると梗塞巣のサイズが増大し,予後や重症度も悪化することが明らかになりました。
これらの結果から,本邦のガイドラインでは 70 歳以上の AF 例では INR 1.6〜2.6 を保って治療することが奨励されることになりました(図1)。
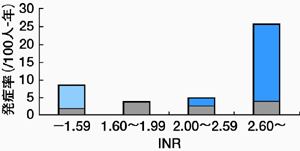
是恒 1.6 には深い意味があるようですね。 私もAF の外来を始めた当時は,1.5〜2.5 を基準にしていましたが,現在はガイドラインを参考に,1.6〜2.6 にしています。
是恒 本邦のガイドラインでは,60〜75 歳においては抗血小板薬のアスピリン, チクロピジンもしくはワルファリンの投与が推奨されているため,臨床現場の混乱を招いているようにも思います。 低リスク例を対象とした JAST(Japanese Atrial fibrillation and Stroke Trial)試験の結果から推奨される 60〜75 歳の治療について,佐藤先生,お話しいただけますでしょうか。
佐藤 本邦のガイドラインにおける 60〜75 歳の治療指針は欧米のエビデンスが基盤になっています。 まず,アスピリンについては,AFASAK(the Atrial Fibrillation,Aspirin,and Anticoagulation Study)試験で 少量のアスピリン(75mg)はプラセボに比し脳血栓イベントの抑制に有効でないことが示されました。 一方で SPAF(Stroke Prevention in Atrial Fibrillation)試験では多量のアスピリン(325mg)はプラセボに比し脳血栓イベントの発症を有意に抑制し, さらに SPAF II 試験では,75 歳以上におけるアスピリンは有効ではなくワルファリンが有効, 75 歳以下ではアスピリンとワルファリンの効果はほぼ同等という結果でした。
ところが JAST 試験は,これらの海外の試験とはまったく異なる結果となりました。 JAST 試験は堀正二先生(大阪大学病態情報内科学)を中心に日本の 13 大学とその協力施設で行われ, 対象は低〜中リスクの NVAF でワルファリンが絶対適応でないと考えられる患者とし,アスピリン投与群(150〜200mg)と非投与群における脳梗塞発症率が比較されました。 試験設計は,脳血栓イベントの年間発症率は非投与群 3.0%,アスピリン投与群では 1.5%まで抑えられるとしました。 しかし,中間評価にて,試験を続行しても投与群のイベント発症率が低いという結果を得られないことが判明し,この試験は途中で打ち切られました。 このときの 1 次エンドポイントの年間発症率は,投与群は 3.15%,非投与群 2.36%,脳塞栓に限るとそれぞれ 1.98%と 1.85%でした。 この値は先ほどの欧米の試験に比べ,大変低いといえます。 その理由として,JAST 試験では低リスク例を対象としたからではないかというご指摘もあるかと思うのですが, 患者背景は,高血圧の合併率が 38%,高脂血症の合併率が 22%,喫煙が 30%,糖尿病が 14%,そして,ガイドラインで高リスクとされた高血圧,心不全などのいずれかをもつ例を 45%含んでいますので,それほどリスクの低い症例ばかりではないのです。
欧米のデータでは,脳梗塞の年間発症率が 3%以上の対象ではアスピリンが有効だといわれています。 一方,ワルファリンの年間発症率の基準は高く,たとえば高リスク例でワルファリンが有効となる年間発症率は約 6%で, NNT(number needed to treat)はおよそ 40 まで低下することを示した論文もあります。 このデータをみると,JAST 試験でアスピリンの有効性が示されなかったのは, 日本人の中等リスク患者の年間発症率が低いからではないかと考えることもできます。
JAST 試験が早期に中止になったもう一つの理由に,アスピリン投与群の大出血(輸血などを要する大出血と脳出血を含む)が 7 例(年間発生率は 0.8%)で,非投与群の 2 例に比べ大変高かったということがあります。 ですから,低〜中等リスク例におけるアスピリン投与については,日本人では見直す必要があると思います。
ただ,今回の試験の結果は,アスピリン投与そのものを否定するわけではないのです。 観察研究の結果では,先ほどの北大の研究で NVAF 患者の脳梗塞年間発症率は約 4%, 阪大の COOPAT(Cooperative Osaka Platelet Antiaggregation Trial)研究では,抗血小板薬群の脳梗塞年間発症率は 4.4%です。 介入試験である JAST 試験とは大きく違います。 この結果を併せて JAST 試験を振り返りますと,中等リスクのなかでも比較的リスクの低い患者に対してはアスピリンの投与を控えたほうがよいのではないかと考えています。
杉 JAST 試験でアスピリン投与量が 150〜200mg とされたのはなぜですか。
佐藤 それは,AFASAK 試験でアスピリン 75mg の投与は無効であったことと, 是恒先生が行われた試験では 325mg を投与し,胃腸障害による脱落率が 3 割だったためです(Circ J 2004;68:410−6)。 臨床でも虚血性心疾患に対して 200mg 前後は投与されておりますし,この用量のデータが海外にもなかったということもあります。
矢坂 JAST 試験の患者背景と,北海道の試験や COOPAT 試験の患者背景はどれくらい違うのでしょうか。
佐藤 北海道大学の論文では NVAF と VAF の患者背景を分けていませんので,直接の比較は困難ですが,脳血管障害の既往が 18%と JAST の 2.5%と比較して高いことが発症率を押し上げているのかもしれません。 年齢や高血圧,心不全の合併率はあまり差がありません。
一方,JAST 試験の症例数は約 900 例ですので層別研究には例数不足ですが,発症の最大のリスク因子はやはり脳梗塞の既往でした。 一方で,高血圧の有無ではイベント発症に差がありませんでした。
是恒 ACC/AHA/ESC ガイドラインでは,冠動脈疾患や糖尿病を合併する場合, ワルファリンに抗血小板薬を加える治療はクラス II b とされています。 ただし,私はワルファリンを投与した糖尿病患者が非心原性脳塞栓症,いわゆるアテローム血栓性脳梗塞を起こした後にはアスピリンを加えて経過をみることにしています。 矢坂先生,このような場合,最初からワルファリンとアスピリンを併用したほうがよいというエビデンスは今のところございませんか。
矢坂 ないと思います。私は,出血のリスクを上げる可能性があるため,併用療法を行っていません。 ただ,ワルファリンが効いているにもかかわらず再発を起こした患者には両剤を投与することもあります。 ワルファリンとアスピリンのどちらを投与すべきかに関しては,非心原性脳塞栓症の既往例を対象とした WARSS(Warfarin−Aspirin Recurrent Stroke Study)試験で, ワルファリンとアスピリンによる再発予防効果は同等であることが示されました。 対象は AF をもたない患者ですので,ワルファリンの適応ではないのですが,米国では心疾患患者以外にもワルファリンは投与されています。
佐藤 けれども,NVAF を合併する虚血性心疾患で脳梗塞のリスクをもつ患者の場合は,併用したほうがよいですよね。
杉 とくにステントが入っている場合は再狭窄を起こす可能性が高いため, アスピリンにチクロピジンやプレタール®(シロスタゾール)などの抗血小板薬を併用するとよいとされています。 ただ,最近のサイファーステント®は非常によくできていて,今後は血小板薬の投与を減らせるかもしれません。
是恒 ACC/AHA/ESC ガイドラインではクラス III として「60 歳未満の lone AF では長期のワルファリン投与は推奨されない」とされました。 杉先生は実際の治療ではどのようにされていますか。
杉 lone AF でワルファリンを投与する場合は,ゼロではありません。働き盛りの 60 歳以下の AF 患者が, もし脳梗塞を発症し半身不随になれば,家族の生活にも大きく影響しますので,合併症さえなければ,私は INR 2.0 コントロール下でワルファリンを投与するようにしています。
佐藤 私は基本的には lone AF にワルファリンは投与しません。 ただ杉先生は,疫学的な大規模試験からみると lone AF における脳梗塞発症率は低くても,発症したときの影響の大きさを危惧されているのだと思います。 どの先生方も 60 歳以下で脳梗塞や大出血を経験されたと思いますが, 出血という合併症のデメリットと,脳梗塞の予防のメリットに関するエビデンスはありませんので,ワルファリンを投与すべきではないのか,何ともいえないと思います。
また,これからは今までの危険因子以外の要因(下肢静脈血栓や卵円孔開存など)を考慮しなければならないと思います。 トロンビン・アンチトロンビン III 複合体(TAT)などの指標を参考にすることも必要かもしれません。
矢坂 私もそう思います。60 歳未満の若年者脳卒中の発症メカニズムは高齢者とは異なり, 奇異性脳塞栓症や動脈解離が原因として注目されています。動脈解離というと大動脈解離が代表的ですが, 椎骨動脈や頭蓋内脳動脈も解離を起こすことがわかってきました。できれば 60 歳以下の AF 例について,前向きな観察研究が行われればよいと思います。
是恒 そうですね。