
栗田 本日はお忙しいなかをご出席いただきましてありがとうございます。 今回の座談会のテーマであります「ICD の適応をどこまで広げるか」に関して 1 次予防と 2 次予防の目的に分けて考えていきたいと思います。
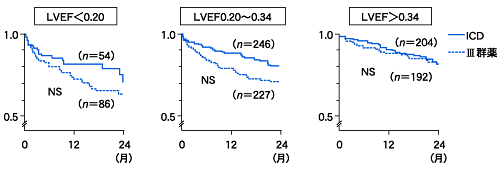
栗田 まず,2 次予防から始めます。LVEF(left ventricular ejection fraction)が 30%以上で血行動態的に比較的安定している VT(心室性頻拍)の患者の場合,どう治療するのか。 AVID(Antiarrhythmics versus Implantable Defibrillator Trial)のサブグループの解析では,LVEF を 3 群に分け, 34%を超える群に関しては III 群薬による治療と ICD 群では生命予後に差がないというデータが出ています(図1)。 そこで心機能の比較的良好な VT 患者の治療方針は,III 群薬を中心とした電気生理学的薬効評価(EPS)やカテーテルアブレーション後に ICD の適応を考慮するのか,それとも,まず ICD を植え込んで,その後に生じる問題を抗不整脈薬やアブレーションで解決する方法をとるのか。 そのへんの戦略についてお聞かせ下さい。
青沼 心機能が比較的よい血行動態が安定している単形性心室頻拍(MVT)の症例であれば, まず EP ガイド下での特に III 群薬を中心とした薬物治療を考えます。 そのなかで clinical VT があれば,アブレーションをする。 なおかつ non-clinical VT に対してもアミオダロンなどの薬効をみながら治療していくのが一般的です。 最初から ICD を植え込むことはあまりないと思います。
池口 血行動態的に安定していてマッピングができそうな VT でかつ LVEF 40%以上なら,投薬の前にアブレーションを兼ねて EPS を 1 回します。 昨年(2002)の AHA(American Heart Association)で「CIDS(Canadian Implantable Defibrillator Study)の 10 年以上の長期報告」が出され,アミオダロンは副作用や, VT が再発したために脱落した例がかなり多いということでした。 そのことも参考にして,血行動態的に厳しい VT に関しては LVEF が 40%ぐらいでも ICD を考慮してもよいかもしれません。
庄田 私は,自然発作と EPS で誘発された VT の両方をみて,心機能が比較的よい,血行動態が安定している,なおかつ VT の種類が少ない症例にはアブレーションをします。 しかし,心機能がよくても,アブレーションですべての VT を処理できない症例,血行動態的に破綻を来すような VT にはアミオダロンを投与します。 それでも効果が不十分な場合には ICD の植込みを考慮します。 ただしアブレーションが成功した場合やアミオダロンが有効であっても,ICD のバックアップを考慮しなければならない症例もあります。
栗田 VT の種類はいくつぐらいまでアブレーション可能ですか。
庄田 ケースバイケースですが,心内膜側からのアブレーションがマッピングできる場合には,VT が 2,3 あってもアブレーションします。 ところが,4 つ以上だと,EPS による誘発試験をしてもすべての VT が再現性をもって誘発されるケースはまずありません。 rapid VT が誘発されたり,多形性 VT になったりします。そういう症例ではアミオダロンを使います。
栗田 アミオダロンで薬効評価をして,反応が非常によい場合にはそれでフォローアップをされるわけですね。その場合の予後はいかがですか。
庄田 LVEF が 40%以上なら予後はいいです。
栗田 次に,アブレーションが成功した,あるいはアミオダロン投与後の薬効評価がよい場合でも, 念のために ICD を入れるという考え方がありますがいかがでしょうか。 また,DCM(拡張型心筋症),OMI(陳旧性心筋梗塞)のような疾患別にあるいは LVEF の程度によって ICD の適応が違ってくるようなことはあるでしょうか。
庄田 いくつかの状況が考えられます。 アブレーションやアミオダロンが有効であった場合でも,「ICD という治療法がある」ことは必ず患者に説明します。 すると,「ぜひ入れてほしい」という人がいます。 AVID によれば LVEF>34%の場合,III 群薬と ICD は生命予後に関してそれほど差はないのですが, 患者によってはさまざまなライフスタイルや人生観がありますから「ICD を入れたい」という患者に「入れなくてもいい」といえるだけのエビデンスは持ち合わせていません。 ですから,患者と十分に相談のうえ,希望があれば ICD を入れることになると思います。
次に,血行動態が破綻するような non-clinical VT が誘発された場合です。 自然発作では血行動態的に安定な VT で,アブレーションや III 群薬でコントロールできるが,それが破綻するような rapid VT が誘発された場合には ICD を勧めます。
池口 LVEF 40%前後で,血圧が 80 mmHg ぐらいに下がる MVT でアブレーションが成功したケースをみますと, 最初は VF は誘発されなかったのが,数年後には VF 誘発可能になっているということがあります。 これは VT の生じる器質ができてきたと考えられるので,とりあえず持続性 MVT をアブレーションできたとしても, バックアップに ICD を入れることを積極的に勧めます。
栗田 特に変性疾患のような DCM の場合には,いまはよくても 3 年後にはどうなっているかわからない。 病態がどんどん変わるため,ICD をより積極的に入れるような状況はありますか。
池口 OMI で,最初は MVT のアブレーション後,持続性のものは全く誘発されなかったが, 数年後には VF まで誘発可能になった。 しかし,冠動脈にはまったく変化はなかったという症例を経験しました。 OMI であっても器質が変化するという認識をある程度もっている必要があると思います。
栗田 リモデリングという概念ですね。 冠動脈病変が同じでも器質が変化してきている可能性を考慮しなければなりませんね。 そういう意味で OMI と DCM は同じように考えてよいのだと思います。
青沼 池口先生は,VT が完全にアブレーションでき,3 連発刺激で何も起こらない場合でも ICD 適応の例があるということですが, 私は基本的には,LVEF がよくて持続性 MVT に対してアブレーションでうまく治療できている,3 連発刺激で何も起こらない症例では患者に説明してフォローすることにしています。
栗田 典型的な症例は不整脈原性右室心筋症(ARVC)のようなタイプですね。 アブレーションが成功すれば,LVEF や予後もいい。そういう症例に関しては,アブレーションを中心とした治療を試みるということですね。
青沼 われわれの症例で ARVC の場合,5〜10 年の経過で,右心室が拡大してくると新しい VT が出ることはあります。 そういう形態学的なリモデリングの変化をみていくことは大事で,2〜5 年ぐらいの比較的短期予後では, ARVC でも心筋梗塞(MI)でも,VT をうまく治療できた LVEF のよい症例では突然死はあまりないように思います。
栗田 疾患にもよりますが,器質の変化をみるために最もよい検査法は何だと思われますか。
庄田 外来では非侵襲的に検査できる加算平均心電図とシンチグラフィーを行います。
栗田 ホルター心電図で PVC(premature vent-^nricular contraction)が増えてくるといったことは指標になりませんか。
池口 連発がひっかかってきて,もう 1 度 EPS をやると,今度は誘発可能になっていたということもあります。
栗田 では,チェック項目としては加算平均心電図,LVEF などの悪化,それから PVC あるいは非持続性 VT の増強の 3 点ですね。
青沼 はい。非侵襲的なら,その 3 点に加え心エコー図を含めて診るのが普通だと思います。 患者数も多いし,頻回にはできませんが,年に 1 回,症例によっては半年に 1 回ぐらいの間隔で行います。
庄田 先ほど ARVC の予後は比較的良好であるという話が出ましたが, 若年者の突然死患者を 2 人経験しました。1 人は農作業中に亡くなり,もう 1 人は大変なハードワーカーでしたが, 寝不足で多量の飲酒を行った後にカラオケに行き,トイレで突然死されました。 突然死というのは,若年者で左室機能が比較的保たれているにもかかわらず,大きな身体的・精神的負荷がかかり adrenergic になったときに起こります。 2 人の患者を失った経験からアブレーションでうまく VT をコントロールできたからといって,安心して外来フォローできるという疾患ではありません。
また,先ほど池口先生が「初めは誘発されなかったけれども,その後,VF が誘発されるようになった」といわれましたが, 心機能のいいケースに関しては,持続性 MVT が誘発されれば,それは有意な器質としてとるのですが,VF が誘発された場合には有意な所見とはしません。
池口 例えばイソプロテレノール負荷下でもかなり短い間隔で VF が起こるというものに関しては,われわれも有意な所見とはとりません。 しかし,ベースラインの状態で 2 連発,3 連発で容易に血行動態が破綻するような, 主として多形性の VF といえるような VT が起こる場合, 実際に 4,5 連発の非持続性 VT がホルター心電図で捉えられていても安全であるといえるのでしょうか。 ARVC の患者で薬剤で 10 年ぐらいみていたのですが,ほとんど突然死に近い非常に重症の VT を起こしたケースがありました。 ですから,やはり ARVC に関しても ICD の適応を積極的に考えるほうが無難だと思います。
庄田 私も同じ意見です。 最初に左室機能の比較的良好な患者でアブレーションがうまくいった場合の話の中で, 「VT がいくつか誘発されて」と述べましたが,それは ARVC の患者に非常に多いのです。non-clinical であったとしても,持続性 MVT が何種類か誘発されてコントロールできない場合には ICD を入れることにしています。
ただ,ARVC の ICD 植込みでいちばん問題になるのは,特に右室拡大が強い症例では心内電位が良好な場所がなかなか見つけだせないことです。 また,植込み後の経過観察中に感度が悪くなり,リードの場所を変えなければならなくなることもあります。
青沼 私も急激な感度の悪化例を 1 例経験しています。 この例では,左室に心外膜リードを 1 本,感度を上げるために入れました。 ただしこの例でも除細動閾値(DFT)は変化ありませんでした。 そういう症例もありますが,私が先ほどいったタイプは基本的に右室の LVEF がわりによくて拡大の少ない初期の ARVC と考えられる症例です。 われわれは 22 例診ていますが,そういう右室拡大のあまり強くない症例では基本的に 5 年程度は大丈夫だと思います。
栗田 私どものデータも青沼先生と同じ結果です。左室の機能低下も強い場合は例外ですが, 右室病変が主体でアブレーションでうまくいった症例では,まだ突然死は経験していません。しかし,注意すべき貴重なお話だったと思います。